Клещевой энцефалит: знать главное
Содержание:
Тёплая погода влечёт за собой одну маленькую на вид, но большую на последствия проблему — клещей.

Ареал обитания клещей распространен по всей России. Влажная тёплая погода и опушки лиственных лесов — условия, которые любит клещ для размножения. А ещё для того, чтобы оставить потомство, клещу нужно попить крови – у животного или человека.
Что такое КЭ?
Клещевой энцефалит — это острое инфекционное заболевание, которое поражает нервную систему. Оно характеризуется лихорадкой, интоксикацией, поражением вещества и оболочек головного и спинного мозга. Заболевание приводит к параличам, расстройствам памяти, интеллекта, поражает также сердечно-сосудистую систему, опорно-двигательный аппарат.
Чем грозит заболевание?
Исход заболевания зависит от объёма поражения центральной нервной системы. Если повезет, то всё может обойтись только высокой температурой с минимальными последствиями. Но нередко возможно развитие серьезных осложнений — параличей и поражения мозга со снижением его функций, в т.ч. интеллекта. Все они приводят к инвалидности. В ряде случаев заболевание заканчивается смертью больного, несмотря на все усилия по лечению. Дело в том, что против этого вируса сегодня ещё не придумали высокоэффективных препаратов.
Показатель летальности в среднем за период 2009-2018 гг. составил 1,5 %, но на отдельных территориях достигал более высоких значений, особенно на Дальнем Востоке -8-21 %%. За эпидемический период 2019 г. было зарегистрировано 23 случая КВЭ с летальным исходом в 12 субъектах Российской Федерации, причинами которых послужило отсутствие вакцинации против КВЭ или позднее обращение в медицинскую организацию.
Где можно заразиться клещевым энцефалитом?
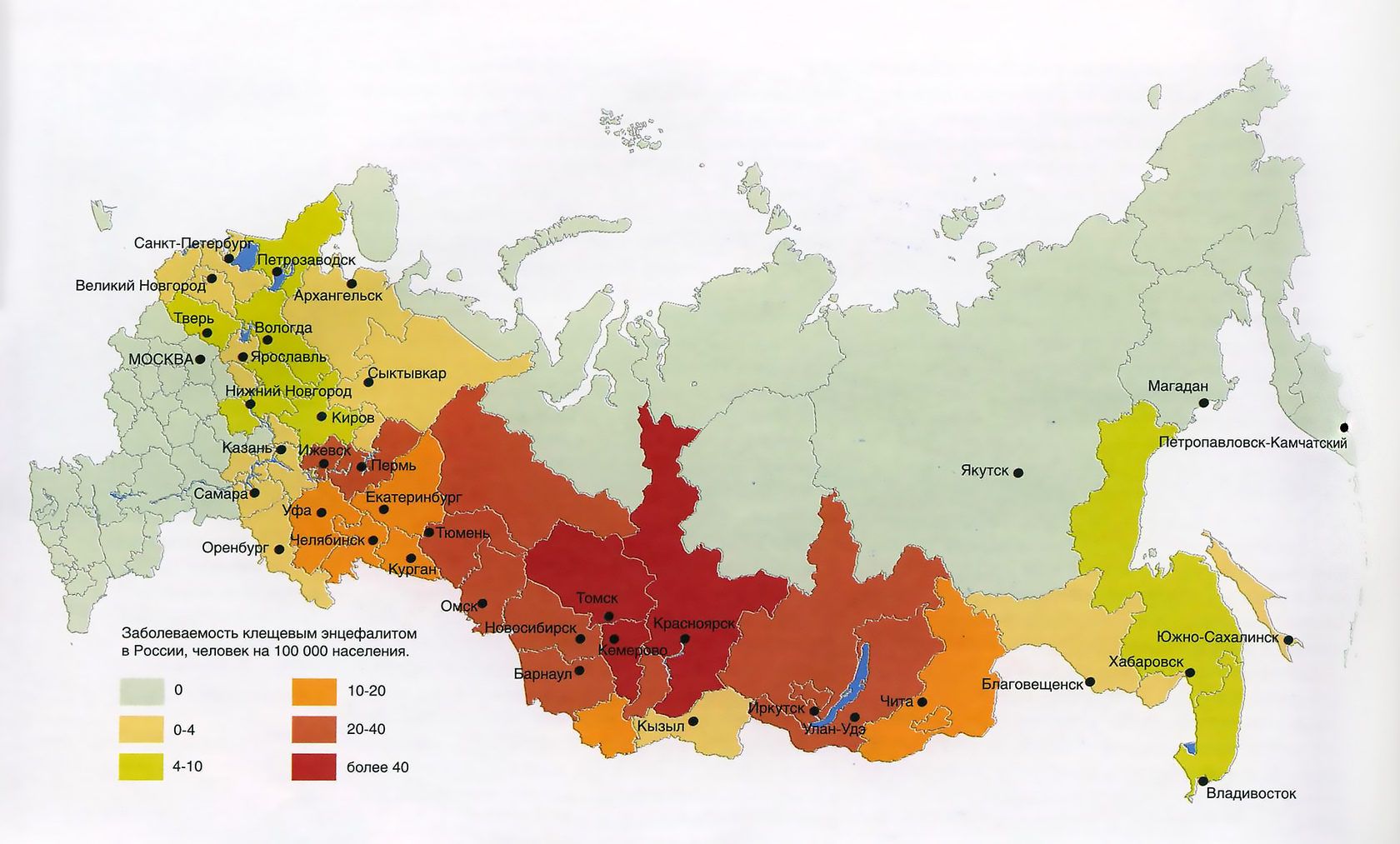
Ареал обитания клещей на территории России достаточно широкий. Заразиться можно, как на природе, так и в городской среде. За территориями, которые населены клещами, ведётся плановое наблюдение с исследованием на наличие вируса. Отдельные территории являются благополучными, в других — регулярно выделяется вирус клещевого энцефалита. Территории, где обитают клещи, зараженные вирусом, определены как эндемичные.
В какое время можно заразиться?
Начало активности клещей совпадает с расцветом весны, поэтому уже в марте возможны первые укусы. Количество активных клещей с этого времени увеличивается и достигает пика в мае-июне. Выезды на природу в майские праздники, которые так любят жители нашей страны, наиболее опасные.
А вот в разгар лета риск укусов снижается. Дело в том, что клещи плохо переносят сухую и жаркую погоду. Поэтому, чтобы не погибнуть от обезвоживания, вынуждены пережидать этот период, укрывшись в лиственно-травяной подстилке.
Следующий пик активности — сентябрь-октябрь.
Можно ли заразиться без укуса?
К сожалению, да. Помимо укуса есть ещё два пути заражения.
Первый: при употреблении сырого козьего или коровьего молока. Не волнуйтесь, после кипячения молоко безопасно.
Второй: через поврежденные участки кожи при раздавливании клеща и расчёсывании. Известны случаи заражения при неудачных удалениях сильно напившихся клещей, когда брызги лопнувшего кровососа попадали человеку на слизистые (глаз, нос, губы).
А ещё нередки случаи заражения, когда укус был, но человек клеща не заметил. Так бывает при укусе особи мужского пола. Если самке нужно много крови для потомства, то она и присасывается надолго – до 5 дней. Её мы скорее обнаружим, чем самца, который, восполнив нехватку влаги через прокус кожи, отвалится и уйдет через несколько часов.
Вирус есть у каждого клеща?
Нет. Вирус содержится не во всех клещах. Количество зараженных клещей отличается в разные годы в разных местностях и составляет от десятых долей процента до нескольких десятков процентов, поэтому и риск заболеть отличается в разных регионах. Можно говорить, что в среднем по стране около 5% клещей с вирусом КЭ.
Где больше всего клещей с вирусом?
Больше инфицированных клещей в Сибири, на Урале и на Дальнем Востоке.
Как можно защититься от клещевого энцефалита?
Вакцинация по-прежнему является наиболее эффективным средством защиты от клещевого вирусного энцефалита. Всем, кто проживает или планирует выезд в эндемичные по клещевому энцефалиту территории, нужно заранее обезопасить себя и сделать прививки.
Как проводится вакцинация?
Есть две схемы первичного курса вакцинации:
Первая: плановая вакцинация проводится предпочтительно вне периода активности клещей (с ноября по март) — двукратно с интервалом 1-7 месяцев.
Вторая: Ускоренная вакцинация или экстренная — две инъекции с интервалом в 2 недели.
Вторая схема подходит для тех, кто не спланировал вакцинацию заранее и отправляется на длительный отдых на природу или же на сезонную работу за городом.
Вакцинацию можно проводить круглый год, но для выработки иммунитета требуется минимум две недели, поэтому завершить курс необходимо за 2 недели до выезда в «опасную» территорию.
В дальнейшем, для поддержания защитного уровня иммунитета, потребуются ревакцинации. Первая – через 1 год после первичного курса, все последующие – 1 раз в 3 года.
Есть реакция на прививку от клеща?
Современные вакцины обычно переносятся хорошо. Это не та болезненная вакцина розового цвета, которую вводили под лопатку в период до 2000 года, и которую до сих пор с содроганием вспоминают люди старшего и среднего поколений. Но, как и на любую другую прививку, реакции могут быть. Их разделяют на местные:
- покраснение и припухлость в месте введения вакцины;
- болезненность в месте инъекции;
и на общие:
- повышение температуры;
- ломота в суставах и мышцах;
- головная боль.
Местные реакции отмечают не более 1 из 10 человек. Обычно проходят самостоятельно в период от нескольких часов до 3 суток. Общие реакции отмечаются не чаще, чем у 5% прививаемых. Проходят тоже не более, чем за 3 дня.
Зачем несколько прививок?
Схемы вакцинации от разных инфекций формируются на основании особенностей иммунного ответа на вводимые препараты и длительности его сохранения на нужном уровне. Для защиты от КВЭ подобраны именно такие, указанные выше, графики и интервалы . Первое введение вакцины запускает выработку защитных иммуноглобулинов, но их уровень и длительность сохранения в организме слишком малы, чтобы защитить организм при встрече с вирусом. Повторное введение нужно обязательно! И лишь через две недели после второй прививки человек может рассчитывать на защиту как минимум на ближайший год. В дальнейшем уровень иммунитета будет постепенно снижаться. Вот тут и понадобятся ревакцинации.
С какого возраста можно прививать ребёнка?
Сегодня в России есть вакцины для детей, которые можно ставить с 1 года или с 3 лет.
Родители самостоятельно оценивают вероятность укуса клещом своего ребенка в зависимости от места проживания, наличия дачи, частоты выездов на природу, наличия в доме животных и т.д.
А врач поможет подобрать вакцину и включить схему вакцинации от КЭ в график других плановых прививок с учетом особенностей конкретного ребенка.
После прививки клещи мне не страшны?
Нет. Прививок от клещей не существует. Существует прививка от тяжёлого заболевания — клещевого энцефалита. Она защищает человека не менее, чем в 95% случаях. Не стоит забывать о правилах профилактики и дополнительно защищаться от укусов клещей. Потому что клещ может переносить и другие инфекционные болезни (таких известно более 20). От них пока прививок нет.
Что будет, если привитого укусит клещ с вирусом?
Многолетняя статистика и опыт прививок миллионов человек показывает, что у вовремя привитого человека формируется стойкий иммунитет к болезни. В тех редких случаях, когда вирусная атака сумеет преодолеть имеющийся защитный рубеж и заболевание все-таки разовьется, то это будет легкая лихорадочная форма (только повышение температуры) и без осложнений.
Какие ещё есть методы защиты?
Для непривитых людей, пострадавших от укуса клеща, существует ещё один вариант защиты от КЭ – экстренно ввести специфический иммуноглобулин. Это препарат, изготовленный из крови доноров, привитых от клещевого энцефалита. Доза рассчитывается на массу тела и будет стоить весьма не дешево – несколько тысяч рублей. Для пострадавших детей препарат в больницах должен предоставляться бесплатно – он закупается из бюджетных средств. А взрослым нужно рассчитывать на свои средства. Но возможность недорого получить спасительную инъекцию иммуноглобулина имеется.
Распространённый метод — заранее купить страховку. Такой вариант защиты имеет свои плюсы и минусы.
К преимуществам страхования от укуса клеща можно отнести наличие возможности лабораторного исследования клеща и защиты не только от КВЭ, но и от ряда других клещевых инфекций (по условиям программы ДМС). К недостаткам – зависимость эффективности препарата от множества факторов: не увидели или поздно увидели впившегося клеща, не успели уложиться в отведенное время (4 суток), многократно пользовались препаратами крови ранее и пр.
Что делать, если обнаружил на теле клеща?
Присосавшегося клеща нужно удалить как можно быстрее! Чем меньше возбудителей он передаст, тем меньше риск заражения!
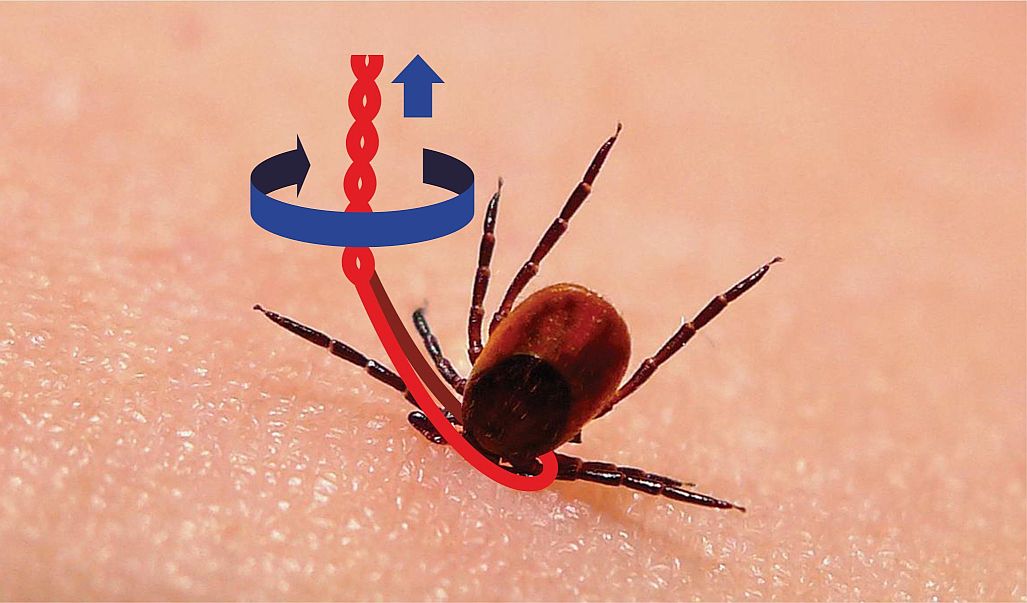
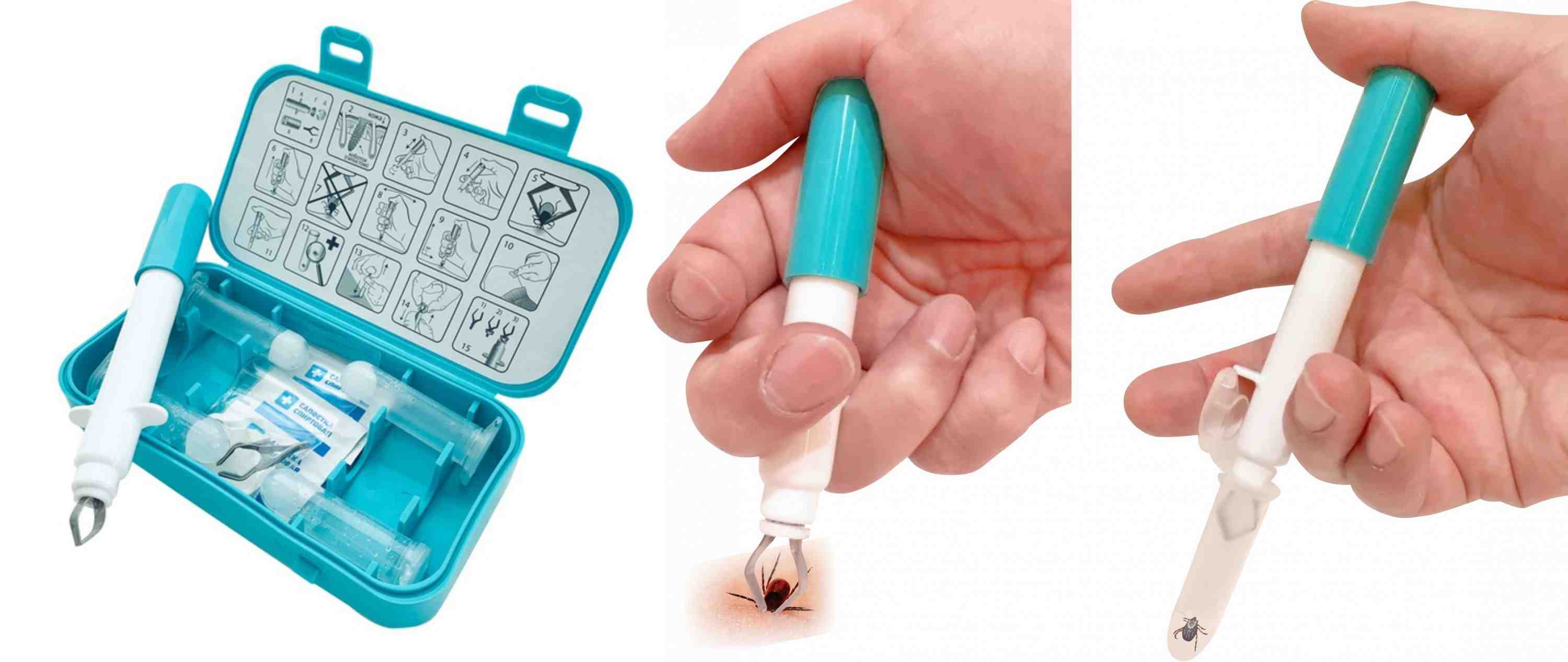
Правила удаления клещей
- Не обрабатывайте клеща спиртом, маслом или едкими жидкостями, самостоятельно, он может стать непригодным для анализа на наличие инфекций.
- Постарайтесь удалить клеща целиком, не оторвав хоботок.
- Не надавливайте на тело клеща – в ранку как из тюбика попадут возбудители.
- Захватывайте клеща как можно ближе к коже, удаляйте выкручивающими движениями, используйте специальные приспособления или петлю из нитки.
- Ранку продезинфицируйте, тщательно вымойте руки.
- Если удаление выполняет другой человек, ему следует соблюдать меры безопасности – он тоже может заразиться.
- При неудачном самостоятельном удалении обращайтесь в травмпункт.
Экстренное введение иммуноглобулина необходимо в следующих случаях:
- вы не привиты от КЭ
- вы получили неполный курс вакцинации
- вы привиты, но имеете повышенный риск заражения (выявлено инфицирование присосавшегося клеща, многократные укусы или одновременное присасывание нескольких клещей
Что надо иметь при себе?
Во время поездок и путешествий всегда берите с собой документы, которые необходимо иметь в случае экстренного обращения за помощью:
- документ, удостоверяющий личность (паспорт);
- полис обязательного медицинского страхования;
- полис добровольного страхования от клещевых инфекций или Иммунокарту (при наличии).
Неплохо иметь под рукой специальное приспособление для удаления клеща – РЭК-1 «Ротационный Экстрактор Клеща».
Когда можно ввести иммуноглобулин?
После укуса клеща следует обращаться за помощью в возможно более ранние сроки. Серопрофилактика клещевого энцефалита наиболее эффективна в первые 2 суток после инфицирования, позднее 4-х дней после укуса иммуноглобулин не применяется.
Всегда ли надо вводить иммуноглобулин после укуса?
К сожалению, введение иммуноглобулина не безразлично для организма. Обычно препарат переносится хорошо, но, с учетом происхождения из чужой крови, могут быть и серьезные реакции. Если есть возможность сделать анализ клеща – лучше так и поступить. В этом случае вероятность необходимости введения снижается в 20 раз (при статистике 5% инфицированных клещей). Пользоваться им «на всякий случай» стоит лишь тогда, когда рядом нет лаборатории или вы не успеваете сдать клеща на исследование в течение трёх дней.
Если рядом нет медицинского пункта?
Нужно удалить клеща самостоятельно и сохранить его для исследований в лаборатории. Зачем? Клещевые инфекции имеют разную природу и требуют разного подхода. Если выяснилось, что клещ инфицирован боррелиозом, анаплазмозом, эрлихиозом, то необходимо обратиться к врачу, который назначит правильный курс антибактериальной профилактики.
Как защищаться дополнительно?
Прогулка в лесу, шашлыки на даче или городской парк — везде нужно быть внимательным. Клещ может оказаться даже на ухоженном газоне.
Что стоит делать?
- Выбирайте светлую и однотонную одежду
- На природе носите вещи с длинными штанинами, рукавами и высоким воротником
- Заправляйте штаны в высокие носки. Помните, что клещ чаще всего движется снизу вверх. Мы понимаем, что при прогулке в городе такой стиль в одежде может показаться странным, но всегда вспоминайте это на природе.
- Защищайте голову. Кепка и капюшон — хорошее решение.
- Меньше проводить время на траве.
- Проводите осмотр себя и своих близких. И лучше как можно чаще. Клещ любит места с наиболее тонкой и нежной кожей.
- Осматривать не только тело, но и одежду, а также растения и цветы, которые принесли домой.
- Проводить осмотр домашних питомцев.
Все меры выше являются профилактикой и лишь снижают вероятность укуса. Самым надёжным способом защиты от клещевого энцефалита была и есть вакцинация.
Позаботьтесь о себе и о своих близких.
Иммуноглобулины на страже здоровья
Лекарства на основе иммуноглобулинов (или антител) известны давно. Еще в начале XX века немецкий ученый Эмиль Беринг изобрел препарат для лечения дифтерии на основе сыворотки крови переболевших, и именно за это получил самую первую Нобелевскую премию по физиологии и медицине. Учение об антителах стало одним из перспективных направлений в науке на долгие годы вперед.
На практике это сделало возможным появление новых лекарств против опасных заболеваний, таких как гепатит B, клещевой энцефалит, столбняк и др. Но несмотря на доказанную пользу и вируснейтрализующее действие, у иммуноглобулинов первого поколения были выраженные побочные эффекты и неудобная форма приема – внутримышечная. Она была болезненной и имела ограничения по объему, допустимому для введения в организм. Это заставило ученых сконцентрироваться на инновациях в области иммуноглобулинов. Дальнейший рост производства был неразрывно связан с прогрессом в технологиях очистки, повышающих безопасность препаратов.
В XXI столетии мировые лидеры в этом направлении используют современные стандарты многоступенчатой очистки иммуноглобулинов. Благодаря им примеси, провоцирующие побочные реакции в препарате сведены к минимуму, а концентрация чистого иммуноглобулина класса G достигает 98%. Препараты последнего поколения безопасны и защищены от вирусов. Именно передовые методы очистки позволили использовать потенциал антител в борьбе с инфекционными агентами в полной мере.
Сегодня разработки холдинга «Нацимбио» Госкорпорации Ростех приходят на помощь и в борьбе с коронавирусной инфекцией – недавно в России был официально одобрен ее препарат направленного действия «КОВИД-глобулин». Это первый в мире зарегистрированный препарат иммуноглобулинов из плазмы крови для лечения COVID-19.
Рассказываем о том, что такое иммуноглобулины, об истории изучения антител, их применении в борьбе с коронавирусом.
История вопроса: как антитела превратились в «волшебную пулю»
Иммуноглобулины (антитела) – это особые белки, которые участвуют в иммунном ответе. Они связываются с фрагментами опасных «врагов» нашего организма – бактерий, вирусов, грибов, собственных опухолевых клеток, токсинов, и запускают механизм уничтожения угрозы. Антитела можно назвать эволюционным изобретением человека, как и всех позвоночных животных. В день наш организм производит порядка 2-3 граммов разнообразных антител. Всего в течение жизни в человеческом теле может синтезироваться огромное множество уникальных вариантов разновидностей иммуноглобулинов. Благодаря этому наш организм способен подобрать специфическое антитело к любому из опасных агентов, с которым встретится.
Изучать эти процессы ученые начали во второй половине XIX века. Именно тогда зародилась иммунология, появились первые данные о способности организма распознать и победить возбудителя заболевания при повторной встрече с ним. Конечно, основу заложил еще английский врач Эдвард Дженнер, который в конце XVIII века изобрел первую вакцину против натуральной оспы. Позже ученые выяснили, что такая защита возможна благодаря особым веществам в жидкой части крови – сыворотке. Значит сыворотку можно ввести в организм вместо прививки и добиться временной защиты или помочь справиться с инфекцией уже больному человеку. Первым на практике это успешно продемонстрировал немецкий ученый Эмиль Беринг в конце XIX века, когда изобрел препарат для лечения дифтерии на основе сыворотки крови переболевших.

Эмиль Беринг с ассистентом
В то время дифтерия уносила тысячи детских жизней по всему миру – каждый двадцатый ребенок в Европе и США становился жертвой этой коварной болезни. Медики были бессильны, поэтому первый успех антидифтерийной сыворотки Беринга для кого-то стал настоящим рождественским чудом. В ночь перед Рождеством 1891 года умирающие от дифтерии пациенты Берлинского детского госпиталя получили инъекцию спасительной сыворотки Беринга. Тогда этот укол оказался последним шансом на жизнь для многих маленьких пациентов, но не стал спасением для всех.
Доработать и довести до совершенства противодифтерийную сыворотку Берингу помог коллега и приятель врач-иммунолог Пауль Эрлих. Его глубокие познания в иммунологии помогли точнее рассчитать дозировку антитоксина и подготовить очищенные, более безопасные сыворотки. В 1894 году новая версия была успешно введена более 200 маленьким пациентам.
В 1901 году Беринг получает первую в истории Нобелевскую премию по физиологии и медицине. В официальной формулировке созданную им сыворотку назвали «победоносным оружием против болезни и смерти». Спустя семь лет удостоился Нобелевской премии и Пауль Эрлих – «за открытие антител и обоснование гуморальной теории иммунитета».
Популярный сегодня термин «иммуноглобулины» появился гораздо позже – в 1959 году его предложил бельгийский иммунохимик Йозеф Хереманс. Это название очень хорошо отражает двойную сущность антител – функционально они являются иммунными факторами, а по своей структуре относятся к группе белков сыворотки крови с названием «глобулины».
В 1972 году было расшифровано химическое строение антител – за это американский иммунолог Джеральд Эдельман и английский биохимик Родни Портер также получили Нобелевскую премию. Следующие два важных открытий в этой сфере произошли в 1984 году – обоснование теории идиотипической цепи и разработка методики получения моноклональных антител, которые также удостоились Нобелевской премии. С этого же периода стартовало развитие методов очистки иммуноглобулинов, которые стали ключевым условием эффективности терапии. Сегодня стандартом в этой области является хроматография.
Более ста лет исследований и четыре Нобелевские премии – такого внимания и признания не получало ни одно другое открытие в области физиологии и медицины.
Иммуноглобулинотерапия – природный механизм защиты
В наши дни иммуноглобулины используются для борьбы с различными инфекционными болезнями – клещевым энцефалитом, цитамегаловирусом, стафилококком, а также как терапия пациентов с аллергиями и первичным иммунодефицитом. В последнем случае показано лечение с использованием иммуноглобулина человека нормального. При таких видах иммунодефицитов, когда организм пациентов не способен вырабатывать антитела самостоятельно, препарат иммуноглобулина человека нормального восполняет нехватку антител, обычно циркулирующих в крови здорового человека, обеспечивая пациентам высокое качество жизни.
В случае лечения аллергии используют препарат противоаллергического иммуноглобулина. Иммуноглобулины также помогают в борьбе с аутоиммунными болезнями, такими как системная красная волчанка, синдром Гийена – Барре или синдром Кавасаки.
Иммуноглобулинотерапия в силу своей естественной природы часто прописывается беременным, когда противопоказаны многие антибиотики из-за негативного влияния на плод. При этом, антирезусный иммуноглобулин – это единственный способ избежать гемолитическую болезнь плода при резус-конфликте во время беременности.
Сегодня фарминдустрия может предложить препараты специфических иммуноглобулинов к различным видам микроорганизмов. Но даже при отсутствии нужного препарата, его можно достаточно оперативно создать. В этом и заключается одно из ключевых преимуществ иммуноглобулинов – возможность экстренно получить специфические антитела. Таким образом, иммуноглобулинотерапия незаменима при появлении новых штаммов инфекции, например, вируса гриппа, при эпидемиях, особенно в условиях отсутствия вакцины. Неудивительно, что терапия иммуноглобулином стала особо актуальной в условиях пандемии COVID-19.
Двойной иммунный ответ «ковиду»
В нашей стране одним из крупнейших производителей препаратов на основе антител является «Нацимбио». Предприятие фармхолдинга – НПО «Микроген» – выпускает «Иммуноглобулин человека нормальный», «Альбумин» и другие лекарства на основе плазмы крови, включая специфические иммуноглобулины, линейку которых недавно дополнил «КОВИД-глобулин». Таким образом, Россия получила возможность применять сразу два вида иммунизации против коронавируса – иммуноглобулин и вакцину.
Фото: Нацимбио
«Нацимбио» разрабатывал препарат при активном сотрудничестве с Департаментом здравоохранения Москвы. К этой работе были привлечены столичные врачи и эксперты, Москва также предоставила центры для проведения клинических испытаний препарата. Ну, и самое главное – это передача сырья для производства иммуноглобулина. «КОВИД-глобулин» создается на основе плазмы крови людей, обладающих антителами к вирусу SARS-CoV-2. Для этого столичный Департамент здравоохранения поставил «Нацимбио» 2,5 тонны донорской плазмы. Особенностью иммуноглобулина является применение системы хроматографической очистки, которая обеспечивает вирусную безопасность и полное отсутствие посторонних элементов и белков.
После успешно проведенных доклинических испытаний и первой фазы клинических исследований Минздрав РФ зарегистрировал «КОВИД-глобулин». В начале апреля стартовала вторая и третья фазы клинических испытаний, которые продлятся примерно полгода.
В планах на этот год – переработка не менее 15 тонн плазмы, что позволит помочь 10-15 тыс. пациентов. Стать причастным к этому большому делу может любой желающий, кто перенес COVID-19. Подробнее о том, как стать донором плазмы читайте здесь
https://asko-med.ru/blog/vaktsiny/kleshchevoy-entsefalit-znat-glavnoe-chastye-voprosy-s-prikhodom-tepla/
https://rostec.ru/news/immunoglobuliny-na-strazhe-zdorovya/


